نویسنده:
Janice Evans
تاریخ ایجاد:
3 جولای 2021
تاریخ به روزرسانی:
1 جولای 2024

محتوا
- مراحل
- قسمت 1 از 3: به تغییرات حساسیت پا توجه کنید
- قسمت 2 از 3: به تغییرات متوقف شده دیگر توجه کنید
- قسمت 3 از 3: به سایر علائم نوروپاتی توجه کنید
- نکات
- هشدارها
دیابت یک بیماری مزمن است که در آن تولید انسولین در لوزالمعده مختل می شود یا سلول ها نسبت به اثرات این هورمون حساسیت کمتری دارند. انسولین برای جذب گلوکز مورد نیاز سلولهای بدن است. اگر فرد مبتلا به دیابت درمان مناسب را دریافت نکند ، سطح قند خون او به طور مداوم بالا می ماند. این منجر به آسیب اندام ها و اعصاب ، به ویژه اعصاب کوچک محیطی می شود که بافت های چشم ، پا و دست را عصب دهی می کنند. طبق گزارش وزارت بهداشت آمریکا ، 60-70 درصد از افراد مبتلا به دیابت از اشکال مختلف آسیب به بافت عصبی (نوروپاتی) رنج می برند. اغلب ، اولین علائم مرتبط با دیابت روی پا ظاهر می شود. به همین دلیل مهم است که دقیقاً نحوه بروز این علائم را بدانیم و وضعیت پاها را به طور مرتب بررسی کنیم تا از آسیب و ناتوانی های برگشت ناپذیر بافت جلوگیری شود.
مراحل
قسمت 1 از 3: به تغییرات حساسیت پا توجه کنید
 1 به احساس بی حسی در پاها توجه کنید. یکی از اولین و گسترده ترین علائم نوروپاتی محیطی که بیماران دیابتی به آن توجه می کنند کاهش حساسیت پا و احساس بی حسی بافت است. اغلب ، بی حسی در ناحیه انگشتان رخ می دهد ، سپس به کل پا گسترش می یابد و به تدریج بالا می آید و مچ پا را می پوشاند. معمولاً این فرایند در کف هر دو پا ایجاد می شود ، اگرچه گاهی بی حسی در ابتدا فقط در یک اندام اتفاق می افتد یا در یکی از پاها شدیدتر احساس می شود.
1 به احساس بی حسی در پاها توجه کنید. یکی از اولین و گسترده ترین علائم نوروپاتی محیطی که بیماران دیابتی به آن توجه می کنند کاهش حساسیت پا و احساس بی حسی بافت است. اغلب ، بی حسی در ناحیه انگشتان رخ می دهد ، سپس به کل پا گسترش می یابد و به تدریج بالا می آید و مچ پا را می پوشاند. معمولاً این فرایند در کف هر دو پا ایجاد می شود ، اگرچه گاهی بی حسی در ابتدا فقط در یک اندام اتفاق می افتد یا در یکی از پاها شدیدتر احساس می شود. - از دست دادن حساسیت با کاهش توانایی فرد در احساس درد در معرض دمای بالا و پایین همراه است. به همین دلیل ، افراد مبتلا به دیابت هنگام حمام گرم و همچنین خطر سرمازدگی در زمستان ، بیشتر دچار سوختگی می شوند.
- از دست دادن مزمن حس پا منجر به این واقعیت می شود که بیمار مبتلا به دیابت اغلب متوجه بریدگی ، پینه و سایر صدمات در ناحیه پا نمی شود. این پدیده اغلب با این بیماری رخ می دهد ، که خطر عفونت ضایعات را افزایش می دهد. در برخی موارد ، نوروپاتی به حدی شدید است که عفونت در زخم ها در یک دوره طولانی ایجاد می شود ، گاهی اوقات به بافت های عمیق تر گسترش می یابد و حتی استخوان های پا را می گیرد ، بدون اینکه بیمار حتی متوجه آن شود. درمان چنین عفونی نیاز به دوره طولانی آنتی بیوتیک های نسل IV دارد و در برخی موارد حتی جان بیمار نیز تهدید می شود.
- به عنوان یک قاعده ، علائم نوروپاتی محیطی ، از جمله از دست دادن حس ، در شب هنگامی که فرد در رختخواب است بیشتر نمایان می شود.
 2 به احساس سوزش و سوزن سوزن شدن توجه کنید. یکی دیگر از علائم مشخصه سوزن سوزن شدن ناخوشایند ، برآمدگی غازها و سوزش است. همه اینها شبیه احساساتی است که هنگام شروع گردش خون در پا ایجاد می شود ، در صورت "نشستن" پا. این ناراحتی ها که پاراستزی نامیده می شوند ، از خفیف تا شدید متغیر هستند و معمولاً در پای راست و چپ متفاوت ظاهر می شوند.
2 به احساس سوزش و سوزن سوزن شدن توجه کنید. یکی دیگر از علائم مشخصه سوزن سوزن شدن ناخوشایند ، برآمدگی غازها و سوزش است. همه اینها شبیه احساساتی است که هنگام شروع گردش خون در پا ایجاد می شود ، در صورت "نشستن" پا. این ناراحتی ها که پاراستزی نامیده می شوند ، از خفیف تا شدید متغیر هستند و معمولاً در پای راست و چپ متفاوت ظاهر می شوند. - احساس سوزن سوزن شدن و سوزش معمولاً در قسمت پایینی پا (کف پا) رخ می دهد و بعداً این روند می تواند به نواحی پوشاننده پا گسترش یابد.
- این ناراحتی ها گاهی شبیه عفونت قارچی (پای ورزشکار) یا نیش حشرات است ، اگرچه خارش به ندرت با پای دیابتی احساس می شود.
- نوروپاتی محیطی در بافت های پا ایجاد می شود زیرا سطح بالای قند خون (گلوکز) سمی است و باعث آسیب به اعصاب کوچک محیطی می شود.
 3 در صورت افزایش حساسیت به لمس (هایپرستزی) توجه کنید. در موارد نادر ، افراد مبتلا به دیابت ممکن است نوع دیگری از اختلالات حسی را ایجاد کنند - افزایش حساسیت به لمس. به جای علائم یک پای دیابتی معمولی (کاهش حساسیت و بی حسی پا) ، برخی از بیماران به لمس حساسیت (یا حتی حساسیت بیش از حد) نشان می دهند. به عنوان مثال ، در بیماران مبتلا به هایپرستزی ، درد غیرقابل تحملی حتی به دلیل لمس پوست کف پا با ملحفه ایجاد می شود.
3 در صورت افزایش حساسیت به لمس (هایپرستزی) توجه کنید. در موارد نادر ، افراد مبتلا به دیابت ممکن است نوع دیگری از اختلالات حسی را ایجاد کنند - افزایش حساسیت به لمس. به جای علائم یک پای دیابتی معمولی (کاهش حساسیت و بی حسی پا) ، برخی از بیماران به لمس حساسیت (یا حتی حساسیت بیش از حد) نشان می دهند. به عنوان مثال ، در بیماران مبتلا به هایپرستزی ، درد غیرقابل تحملی حتی به دلیل لمس پوست کف پا با ملحفه ایجاد می شود. - این عارضه دیابت اغلب شبیه حمله نقرس یا آرتریت التهابی حاد است و در برخی موارد ، ممکن است بیمار به اشتباه تشخیص داده شود.
- بیماران احساسات ناشی از افزایش حساسیت پا را دردی توصیف می کنند که شبیه سوختگی یا شوک الکتریکی است.
 4 به گرفتگی یا درد شدید توجه کنید. با تشدید نوروپاتی محیطی ، روند آسیب شناسی به بافت ماهیچه ای گسترش می یابد. یکی از اولین علائمی که نشان می دهد عوارض دیابت بر ماهیچه ها تأثیر گذاشته است گرفتگی یا درد شدید تیراندازی در پا ، بیشتر در ناحیه کف پا است. گرفتگی و درد می تواند آنقدر آزاردهنده باشد که یک فرد دیابتی نمی تواند راه برود. در شب ، هنگامی که فرد در رختخواب دراز می کشد ، احساس درد تشدید می شود.
4 به گرفتگی یا درد شدید توجه کنید. با تشدید نوروپاتی محیطی ، روند آسیب شناسی به بافت ماهیچه ای گسترش می یابد. یکی از اولین علائمی که نشان می دهد عوارض دیابت بر ماهیچه ها تأثیر گذاشته است گرفتگی یا درد شدید تیراندازی در پا ، بیشتر در ناحیه کف پا است. گرفتگی و درد می تواند آنقدر آزاردهنده باشد که یک فرد دیابتی نمی تواند راه برود. در شب ، هنگامی که فرد در رختخواب دراز می کشد ، احساس درد تشدید می شود. - برخلاف تشنج های معمولی که در آن انقباض یا انقباض عضلانی مشاهده می شود ، گرفتگی پای دیابتی اغلب هیچ تظاهرات خارجی ندارد.
- یکی دیگر از علائم که گرفتگی های معمولی را از گرفتگی پای دیابتی متمایز می کند این است که درد و ناراحتی هنگام راه رفتن کاهش نمی یابد یا از بین نمی رود.
- در برخی موارد ، درد و گرفتگی در پای دیابتی شبیه علائم شکستگی ناشی از استرس یا بیماری ویلیس-اکبوم است که خطر تشخیص نادرست را به همراه دارد.
قسمت 2 از 3: به تغییرات متوقف شده دیگر توجه کنید
 1 به ضعف عضلات توجه کنید. گلوکز با غلظت بالا به فیبرهای عصبی نفوذ می کند و بنابراین ، طبق قانون اسمز ، آب وارد فیبرها می شود. به همین دلیل ، حجم فیبرهای عصبی افزایش می یابد و خون رسانی به بافت عصبی بدتر می شود ، بنابراین بافت های عصبی شروع به از بین رفتن می کنند. اگر فیبر عصبی که بافت عضلانی را عصبی می کند از بین برود ، دیگر سیگنال های عصبی وارد عضلات نمی شوند. در صورت عدم تحریک عصبی ، ماهیچه ها آتروفی می کنند (خشک می شوند). در نتیجه آتروفی عضلانی ، اندازه پا کاهش می یابد ، علاوه بر این ، ضعف عضلانی بر راه رفتن فرد تأثیر می گذارد ، و آن را سرسام آور و ناپایدار می کند. افرادی که به مدت طولانی مبتلا به دیابت بوده اند اغلب می توانند فقط با عصا راه بروند یا حتی مجبور شوند از ویلچر استفاده کنند.
1 به ضعف عضلات توجه کنید. گلوکز با غلظت بالا به فیبرهای عصبی نفوذ می کند و بنابراین ، طبق قانون اسمز ، آب وارد فیبرها می شود. به همین دلیل ، حجم فیبرهای عصبی افزایش می یابد و خون رسانی به بافت عصبی بدتر می شود ، بنابراین بافت های عصبی شروع به از بین رفتن می کنند. اگر فیبر عصبی که بافت عضلانی را عصبی می کند از بین برود ، دیگر سیگنال های عصبی وارد عضلات نمی شوند. در صورت عدم تحریک عصبی ، ماهیچه ها آتروفی می کنند (خشک می شوند). در نتیجه آتروفی عضلانی ، اندازه پا کاهش می یابد ، علاوه بر این ، ضعف عضلانی بر راه رفتن فرد تأثیر می گذارد ، و آن را سرسام آور و ناپایدار می کند. افرادی که به مدت طولانی مبتلا به دیابت بوده اند اغلب می توانند فقط با عصا راه بروند یا حتی مجبور شوند از ویلچر استفاده کنند. - ضعف در عضلات پا و مچ پا اغلب با آسیب به اعصابی که سیگنال هایی را برای تعادل و هماهنگی حرکات به مغز منتقل می کنند ، همراه است ، بنابراین افراد مبتلا به دیابت در راه رفتن با مشکل قابل توجهی روبرو هستند.
- آسیب عصبی و ضعف در عضلات و رباط های مچ پا منجر به کاهش رفلکس ها می شود. به عنوان مثال ، ضربه زدن به تاندون آشیل ، در بهترین حالت ، تنها یک پاسخ ضعیف (لرزش پا) ایجاد می کند.
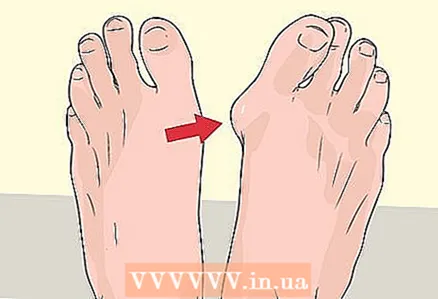 2 بررسی کنید که آیا دچار تغییر شکل انگشت شده اید یا خیر. اگر فردی دچار ضعف عضلانی در پاها شود و راه رفتن تغییر کند ، هنگام راه رفتن مجبور است پاهای خود را متفاوت قرار دهد و استرس اضافی را به انگشتان منتقل کند. فشار بیش از حد و بار غیر طبیعی وزن اغلب منجر به تغییر شکل انگشتان می شود ، مانند انحنای چکش. خمیدگی چکش زمانی رخ می دهد که شکل یکی از سه انگشت وسط پا تغییر می کند. آسیب شناسی در مفصل دیستال ایجاد می شود ، در نتیجه انگشت خم می شود و به شکل یک چکش شبیه می شود. علاوه بر انحنای چکش و سایر ناهنجاری ها ، راه رفتن و عدم تعادل غالباً منجر به توزیع مجدد فشار در نواحی مختلف پا می شود که منجر به فشار بیش از حد بر روی قسمت های خاصی از کف پا می شود. در نتیجه ، زخم های تروفیک روی پا ایجاد می شود و اگر بافت ها در فرایند عفونی دخیل باشند ، این می تواند منجر به تعدادی از مشکلات جدی شود.
2 بررسی کنید که آیا دچار تغییر شکل انگشت شده اید یا خیر. اگر فردی دچار ضعف عضلانی در پاها شود و راه رفتن تغییر کند ، هنگام راه رفتن مجبور است پاهای خود را متفاوت قرار دهد و استرس اضافی را به انگشتان منتقل کند. فشار بیش از حد و بار غیر طبیعی وزن اغلب منجر به تغییر شکل انگشتان می شود ، مانند انحنای چکش. خمیدگی چکش زمانی رخ می دهد که شکل یکی از سه انگشت وسط پا تغییر می کند. آسیب شناسی در مفصل دیستال ایجاد می شود ، در نتیجه انگشت خم می شود و به شکل یک چکش شبیه می شود. علاوه بر انحنای چکش و سایر ناهنجاری ها ، راه رفتن و عدم تعادل غالباً منجر به توزیع مجدد فشار در نواحی مختلف پا می شود که منجر به فشار بیش از حد بر روی قسمت های خاصی از کف پا می شود. در نتیجه ، زخم های تروفیک روی پا ایجاد می شود و اگر بافت ها در فرایند عفونی دخیل باشند ، این می تواند منجر به تعدادی از مشکلات جدی شود. - در برخی موارد ، انگشت چکشی به خودی خود ناپدید می شود ، اما در بیشتر موارد ، جراحی برای اصلاح نقص مورد نیاز است.
- تغییر شکل معمولی در پای دیابتی بزرگ شدن استخوان شست است که به دلیل فشار مداوم شست به انگشتان دیگر ایجاد می شود.
- اگر دیابت دارید ، انتخاب کفش مناسب بسیار مهم است - آنها باید گشاد باشند. به این ترتیب انگشتان فشرده نمی شوند و خطر تغییر شکل کاهش می یابد. زنان مبتلا به دیابت نباید از کفش های پاشنه بلند استفاده کنند.
 3 برای هرگونه علائم آسیب یا عفونت در پا بسیار هوشیار باشید. جدا از شکستگی استخوان در اثر افتادن در حین راه رفتن ، آسیب های پا شایع ترین عارضه ای است که افراد دیابتی با آن روبرو هستند. به دلیل حساسیت زدایی ، افراد مبتلا به دیابت اغلب متوجه آسیب جزئی به پوست پای خود مانند سایش ، بریدگی های سطحی ، پینه و نیش حشرات نمی شوند. به همین دلیل ، چنین آسیب های جزئی می تواند ملتهب شود ، که به نوبه خود ، از نظر گسترش عفونت به بافت های اطراف ، به طور بالقوه خطرناک است. در موارد شدید ، این می تواند منجر به قطع انگشت یا حتی کل پا شود.
3 برای هرگونه علائم آسیب یا عفونت در پا بسیار هوشیار باشید. جدا از شکستگی استخوان در اثر افتادن در حین راه رفتن ، آسیب های پا شایع ترین عارضه ای است که افراد دیابتی با آن روبرو هستند. به دلیل حساسیت زدایی ، افراد مبتلا به دیابت اغلب متوجه آسیب جزئی به پوست پای خود مانند سایش ، بریدگی های سطحی ، پینه و نیش حشرات نمی شوند. به همین دلیل ، چنین آسیب های جزئی می تواند ملتهب شود ، که به نوبه خود ، از نظر گسترش عفونت به بافت های اطراف ، به طور بالقوه خطرناک است. در موارد شدید ، این می تواند منجر به قطع انگشت یا حتی کل پا شود. - علائم بصری عفونت شامل تورم بافت ، تغییر رنگ (پوست مایل به آبی یا قرمز مایل به قرمز می شود) و ترشح چرک سفید یا مایع دیگر از زخم است.
- زخم عفونی اغلب بوی نامطبوعی می دهد ، زیرا چرک و خون از آن خارج می شود.
- افراد مبتلا به دیابت مزمن اغلب سیستم ایمنی ضعیفی دارند و در نتیجه زمان بهبود زخم طولانی تر می شود.
- در صورت ایجاد یک زخم باز جدی (مانند زخم با علائم گانگرن) در محل ساییدگی جزئی ، در اسرع وقت به پزشک مراجعه کنید.
- پزشکان توصیه می کنند افراد مبتلا به دیابت حداقل هفته ای یکبار پاهای خود را معاینه کنند. هنگامی که یک بیمار برای ملاقات بعدی با پزشک خود می آید ، باید وضعیت پای بیمار را از نظر عوارض بررسی کند.
قسمت 3 از 3: به سایر علائم نوروپاتی توجه کنید
 1 به علائم مشابه روی دست توجه کنید. اگرچه نوروپاتی محیطی معمولاً در اندام های تحتانی (عمدتا در پا) شروع می شود ، اما فرآیندهای مشابهی در رشته های عصبی کوچک محیطی ایجاد می شوند که دست ها ، انگشتان و ساعد را عصب دهی می کنند. بنابراین مراقب باشید و مرتباً بررسی کنید تا ببینید آیا علائم ذکر شده که عوارض دیابت را نشان می دهد در بافت های دست شما ظاهر می شود یا خیر.
1 به علائم مشابه روی دست توجه کنید. اگرچه نوروپاتی محیطی معمولاً در اندام های تحتانی (عمدتا در پا) شروع می شود ، اما فرآیندهای مشابهی در رشته های عصبی کوچک محیطی ایجاد می شوند که دست ها ، انگشتان و ساعد را عصب دهی می کنند. بنابراین مراقب باشید و مرتباً بررسی کنید تا ببینید آیا علائم ذکر شده که عوارض دیابت را نشان می دهد در بافت های دست شما ظاهر می شود یا خیر. - همانطور که قبلاً ذکر شد ، فرآیندهای آسیب شناختی در پا از انگشتان ایجاد می شود و بالا می رود. به طور مشابه ، عوارض در اندام فوقانی ابتدا در ناحیه دست ها ظاهر می شود و سپس به ناحیه ساعد گسترش می یابد.
- عوارض دیابت در بافتهای دست در تظاهرات آنها شبیه سندرم تونل کارپ و بیماری رینود است (در این بیماری ، شریانها ، هنگامی که در معرض دمای پایین قرار می گیرند ، بیش از حد معمول تنگ می شوند). به همین دلیل ، ممکن است بیمار به اشتباه تشخیص داده شود.
- نظارت بر سلامت دست ها و بررسی منظم آنها برای عوارض بسیار ساده تر است - معمولاً جوراب و کفش را روی پای خود می پوشید.
 2 علائم نوروپاتی اتونوم را بررسی کنید. سیستم عصبی خودمختار انقباضات قلب را تنظیم می کند و عملکرد اندام های داخلی را کنترل می کند: مثانه ، ریه ها ، معده ، روده ها ، دستگاه تناسلی و چشم. دیابت (هایپرگلیسمی) بر فیبرهای عصبی تأثیر می گذارد که عوارض مختلفی از جمله تپش قلب ، افت فشار خون ، احتباس ادرار ، بی اختیاری ادرار ، یبوست ، نفخ ، از دست دادن اشتها ، مشکل در بلع غذا ، اختلال نعوظ و خشکی واژن را ایجاد می کند.
2 علائم نوروپاتی اتونوم را بررسی کنید. سیستم عصبی خودمختار انقباضات قلب را تنظیم می کند و عملکرد اندام های داخلی را کنترل می کند: مثانه ، ریه ها ، معده ، روده ها ، دستگاه تناسلی و چشم. دیابت (هایپرگلیسمی) بر فیبرهای عصبی تأثیر می گذارد که عوارض مختلفی از جمله تپش قلب ، افت فشار خون ، احتباس ادرار ، بی اختیاری ادرار ، یبوست ، نفخ ، از دست دادن اشتها ، مشکل در بلع غذا ، اختلال نعوظ و خشکی واژن را ایجاد می کند. - تعریق بیش از حد (یا اصلاً تعریق نکردن) پا یا سایر قسمتهای بدن ، علامتی معمولی از نوروپاتی اتونوم است.
- نوروپاتی اتونوم گسترده منجر به اختلال در عملکرد اندام های داخلی می شود ، بنابراین بیماران مبتلا به دیابت اغلب دچار بیماری قلبی و نارسایی کلیوی می شوند.
 3 به هرگونه تغییر در بینایی توجه کنید. نوروپاتی های محیطی و خودکار بر عملکرد چشم ها تأثیر می گذارد ، علاوه بر این ، بینایی از اختلال عملکرد عروق خونی کوچک ناشی از اثرات سمی گلوکز رنج می برد. عفونت بافت پا و خطر قطع پا و ساق پا یکی از بزرگترین ترس های افراد مبتلا به دیابت است. دومین خطر جدی که هر بیمار دیابتی به خاطر می آورد از دست دادن بینایی است. عوارضی که بر سیستم بینایی تأثیر می گذارد شامل مشکل سازگاری با شرایط کم نور ، تاری دید ، آبریزش چشم و از دست دادن تدریجی بینایی است که منجر به نابینایی می شود.
3 به هرگونه تغییر در بینایی توجه کنید. نوروپاتی های محیطی و خودکار بر عملکرد چشم ها تأثیر می گذارد ، علاوه بر این ، بینایی از اختلال عملکرد عروق خونی کوچک ناشی از اثرات سمی گلوکز رنج می برد. عفونت بافت پا و خطر قطع پا و ساق پا یکی از بزرگترین ترس های افراد مبتلا به دیابت است. دومین خطر جدی که هر بیمار دیابتی به خاطر می آورد از دست دادن بینایی است. عوارضی که بر سیستم بینایی تأثیر می گذارد شامل مشکل سازگاری با شرایط کم نور ، تاری دید ، آبریزش چشم و از دست دادن تدریجی بینایی است که منجر به نابینایی می شود. - رتینوپاتی دیابتی با آسیب به رگ های خونی تغذیه کننده شبکیه مشخص می شود که شایع ترین علت از دست دادن بینایی در بیماران دیابتی است.
- ثابت شده است که بزرگسالان مبتلا به دیابت دو تا پنج برابر بیشتر در معرض ابتلا به آب مروارید نسبت به افراد بدون بیماری هستند.
- افراد مبتلا به دیابت بیشتر در معرض ابتلا به آب مروارید (کدر شدن عدسی) و گلوکوم (افزایش فشار چشم و آسیب به عصب بینایی) هستند.
نکات
- در صورت ابتلا به دیابت ، باید روزانه پای خود را از نظر علائم عوارض بررسی کنید. حتی اگر از داروهای دیابت استفاده می کنید ، این کار باید انجام شود.
- در صورت مشاهده هر یک از علائم فوق ، با پزشک خود وقت بگیرید یا به پزشک متخصص غدد مراجعه کنید تا سلامت شما بررسی شود.
- ناخن های خود را مرتب کوتاه کنید (هر هفته یا هر دو هفته).اگر نگران آسیب دیدن انگشتان پا در هنگام کوتاه کردن ناخن ها هستید ، می توانید مراقبت از پا را به متخصصی که مانیکور پزشکی انجام می دهد بسپارید.
- وقتی در خانه هستید همیشه کفش با جوراب و دمپایی بپوشید. از راه رفتن با پای برهنه یا پوشیدن کفش های تنگ خودداری کنید - این امر خطر تاول زدن را افزایش می دهد.
- افراد مبتلا به دیابت اغلب عرق بیش از حد پا را تجربه می کنند و پوست پا براق به نظر می رسد. در این مورد ، شما بیشتر از من به جوراب نیاز دارید تا همیشه خشک بماند.
- روزانه پاهایتان را با آب و صابون گرم (اما نه داغ) بشویید. صابون را کاملاً با آب تمیز بشویید و با حوله خشک کنید (مالش ندهید). اطمینان حاصل کنید که پوست بین انگشتان پا را به خوبی خشک کنید.
- توصیه می شود مرتبا حمام نمک پا تهیه کنید. این کار به ضد عفونی پوست پای شما کمک می کند و خطر عفونت های باکتریایی را کاهش می دهد.
- اگر پوست پا بسیار خشک باشد ، ممکن است در محل فشردن کفش ترک و آسیب روی آن ایجاد شود. به یاد داشته باشید که مرتباً از مرطوب کننده روی پاها استفاده کنید. مناطق خشک پوست را با لوسیون مرطوب کننده یا ژله نفت چرب کنید ، مراقب باشید که محصول روی پوست بین انگشتان پا قرار نگیرد.
هشدارها
- در صورت مشاهده نواحی سیاه یا مایل به سبز در سطح پا ، فوراً به پزشک مراجعه کنید: این ممکن است نشانه گانگرن (مرگ بافت) باشد.
- از لوسیون مرطوب کننده روی پوست بین انگشتان دست خود استفاده نکنید - این می تواند منجر به ایجاد قارچ شود.
- اگر پای شما دارای زخم یا زخم بهبود نیافته است ، فوراً به پزشک مراجعه کنید.